RESUMO
OBJETIVO: Substitutos cutâneos sao rotineiramente utilizados no tratamento de pacientes queimados, principalmente quando nao é possível obter cobertura cutânea para as áreas cruentas sem exposiçao de estruturas nobres.
OBJETIVO: Avaliar a eficácia da cobertura de queimaduras agudas profundas com exposiçao de estruturas especializadas em extremidades com até 3 semanas de evoluçao por meio da utilizaçao de matriz dérmica composta (Integrar) associada ao sistema de curativo a vácuo e com posterior enxerto de pele dermoepidérmico de espessura delgada.
MÉTODO: Quatro pacientes com feridas agudas e exposiçao de estruturas profundas foram submetidos à colocaçao de matriz dérmica artificial seguida de terapia por pressao negativa e, posteriormente, enxertia de pele. Foram avaliadas a porcentagem de integraçao da matriz dérmica, de integraçao do enxerto de pele e a capacidade de cobertura adequada da estrutura profunda exposta.
RESULTADOS: A taxa média de integraçao da matriz foi de 83% e do enxerto foi de 84%. Em nenhum caso houve perda total do enxerto ou manutençao da exposiçao de estruturas profundas.
CONCLUSOES: O uso de matrizes dérmicas artificiais é uma alternativa para a cobertura de defeitos, apresentando-se como uma alternativa aos retalhos, principalmente quando o paciente nao possui condiçoes clínicas para procedimentos longos e complexos.
Palavras-chave:
Queimaduras. Enxerto de Pele. Pele Artificial.
ABSTRACT
OBJECTIVE: Skin Substitutes are routinely used to treat burn patients, especially when you cannot get coverage for skin raw areas without exposure of vital structures. The aim of this study is to assess the effectiveness of acute deep burns covering exposed ends of specialized structures for up to 3 weeks of evolution through the use of dermal matrix composite (Integrar) associated with the system and vacuum bandage subsequent thick thin dermoepidermical skin graft.
METHOD: Four patients with acute wounds and exposure to deeper structures underwent placement of artificial dermal matrix followed by negative pressure and subsequently, skin grafting. We evaluated the percentage of integration of the dermal matrix of the skin graft integration capacity and coverage of the exposed underlying structure.
RESULTS: The average rate of integration of the array was 83% and the graft was 84%. In any case there was total loss of the graft or maintenance Exposure of deep structures.
CONCLUSIONS: The use of artificial dermal matrices is an alternative for coverage of defects, presenting itself as an alternative to flaps, especially when the patient has no clinical conditions for long and complex procedures.
Keywords:
Burns. Grafting, Skin. Skin, Artificial.
Os substitutos cutâneos englobam um grande número de produtos biológicos e/ou sintéticos que sao usados para substituir a pele ou parte dela, em casos de perda extensa do revestimento como nas queimaduras e traumas, especialmente quando nao podem ser empregados transplantes de pele autógenos
1. Entre os substitutos cutâneos, aqueles que substituem principalmente a derme perdida sao denominados de matrizes dérmicas, necessitando de enxerto de pele fino para reconstruir a epiderme.
As matrizes dérmicas compostas têm sido amplamente utilizadas em pacientes vítimas de queimaduras, tanto na fase aguda quanto na fase tardia (sequela)
2-5. As matrizes sao constituídas de duas camadas, uma mimetizando a derme (colágeno e glicosaminoglicanas) e a outra, a epiderme temporária (lâmina de silicone)
6.
A derme é gradualmente substituída por colágeno do paciente produzido por fibroblastos que infiltram a matriz. A camada de silicone impede a perda de líquido e bloqueia a invasao bacteriana e é substituída por um enxerto de pele fino após a integraçao da neoderme. Estas matrizes apresentam a vantagem de substituir temporariamente a pele destruída em pacientes com queimaduras extensas e, nos casos de sequelas de queimaduras (retraçoes cicatriciais e cicatrizes instáveis), proporcionam cobertura cutânea de melhor qualidade com menor morbidade de área doadora
7.
A utilizaçao de matrizes dérmicas demanda período em torno de três semanas entre a sua colocaçao na ferida e a realizaçao de enxerto de pele. Este período é necessário para que a matriz seja permeada por fibroblastos, ocorra a produçao de colágeno e haja neovascularizaçao da derme. Ocorre, entao, a substituiçao parcial da matriz por neoderme do paciente, a qual permite a realizaçao de enxertia de pele com integraçao favorável ao leito dérmico.
OBJETIVO O objetivo do presente estudo consiste em avaliar a eficácia da cobertura de queimaduras agudas profundas com exposiçao de estruturas especializadas em extremidades com até 3 semanas de evoluçao com a utilizaçao de matriz dérmica composta (Integra
r) associada ao sistema de curativo a vácuo e com posterior enxerto de pele dermoepidérmico de espessura delgada.
MÉTODO Neste estudo sao apresentados quatro pacientes com feridas agudas (até três semanas de evoluçao), profundas, em extremidades internados em nosso serviço.
Critérios de inclusao Queimadura aguda (até 21 dias);Exposiçao de estruturas profundas (osso, tendao, articulaçao);Queimadura presente nas extremidades; Ferida limpa após um ou mais desbridamentos.Critérios de exclusao Ausência de consentimento informado pelo paciente ou responsável;Ausência de condiçoes cirúrgicas;Alergia conhecida ao material utilizado (colágeno bovino).Técnica cirúrgica Colocaçao da matriz preparada em malha (perfurada);Colocaçao do sistema a vácuo sobre a matriz;Trocas estéreis de curativo a cada 4 dias;Enxertia de pele delgada (espessura de 0,1 mm) em malha 1,5:1 no 14º dia pós-operatório (PO) da regiao anterior da coxa;Colocaçao do sistema a vácuo sobre o enxerto;Abertura do enxerto no 5º PO.Avaliaçao dos resultados Porcentagem de integraçao da matriz dérmica;Porcentagem de integraçao do enxerto de pele;Resoluçao da ferida (cobertura adequada da estrutura profunda exposta).RESULTADOSOs resultados referentes aos quatro casos operados estao listados na Tabela 1. A taxa média de integraçao da matriz foi de 83%. A taxa média de integraçao do e a do enxerto foi de 84%. Em nenhum caso houve perda total do enxerto. No caso 1 houve necessidade de enxertia de pele complementar sobre a matriz dérmica para resoluçao da ferida. Nos demais pacientes, as áreas cruentas residuais foram resolvidas com curativos. Em todos os pacientes, as feridas foram resolvidas sem a necessidade de retalho cirúrgico e o paciente recebeu alta hospitalar.
DISCUSSAO Há relatos na literatura
8,9 de cobertura com matrizes dérmicas de estruturas profundas tais como tendao e osso, as quais usualmente demandam retalhos cirúrgicos para cobertura, pois nao é apropriada a utilizaçao de enxertos de pele nestes casos. Em algumas regioes anatômicas como as maos e os pés (extremidades), há disponibilidade limitada de tecidos locais para cobertura cutânea com retalhos locais, o que exige a realizaçao mais frequente de retalhos microcirúrgicos para a resoluçao de feridas profundas nas extremidades.
Tais procedimentos cirúrgicos têm longa duraçao e maior morbidade, necessitando de equipamento especializado e equipe treinada em microcirurgia, nem sempre disponíveis. Dessa maneira, a utilizaçao de matriz dérmica seguida de enxertia de pele para a cobertura de lesoes com exposiçao de estruturas nobres, tais como tendao e osso, pode ser benéfica por reduzir a morbidade cirúrgica, especialmente em casos mais graves e em pacientes debilitados e sem condiçoes clínicas de se submeterem a um procedimento de longa duraçao.
Mais recentemente, relatos
10-12 mostraram a associaçao de terapia a vácuo sobre a matriz dérmica para a obtençao de integraçao mais rápida da matriz (em torno de 1 a 2 semanas) e com melhor qualidade resultante desta integraçao da matriz, pois esta associaçao permite manter a matriz imobilizada, deixa o leito da ferida úmido e livre de debris, previne o acúmulo de coleçoes líquidas, diminui a colonizaçao bacteriana da ferida e é mais confortável para o paciente. Todos estes fatores sao favoráveis à integraçao da matriz dérmica.
Nos casos de queimaduras profundas em dedos ou dorso da mao ou pé, onde os retalhos apresentam contorno mais grosseiro (mesmo os fasciocutâneos), a utilizaçao de matriz de regeneraçao dérmica mostra-se eficaz em proporcionar uma cobertura adequado com contorno delicado, mantendo as características prévias ao ferimento (Figura 1). As taxas de integraçao da matriz (83%) e do enxerto de pele (84%) foram consideradas adequadas, uma vez que se tratavam de queimaduras complexas, onde um enxerto isolado nao resolveria a ferida. Nos casos aqui apresentados, houve cobertura de todas as feridas sem a necessidade de procedimentos adicionais diversos (retalhos).
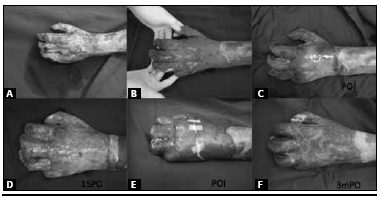
Figura 1 - Caso 3: paciente de 23 anos, morador de rua, queimadura por combustao alcoólica. A puntaçao de perna esquerda e pé direito. Ferida em dorso das maos com exposiçao tendínea e óssea. A) Aspecto da queimadura na mao esquerda antes do desbridamento. B) Aspecto da ferida após desbridamentos com exposiçao óssea e tendíneas. C) Colocaçao da matriz dérmica. D) Matriz maturada no 15º dia pós-operatório (PO). E) Enxertia de pele. F) Resoluçao de ferida (3 meses PO)
Os casos estudados mostraram resultados funcionais e estéticos satisfatórios. As áreas queimadas foram cobertas adequadamente, evitando retalhos microcirúrgicos, com morbidade e complexidade cirúrgica menores. Desta forma, a utilizaçao de matriz dérmica associada com enxertia de pele apresenta-se como alternativa viável aos retalhos locais ou microcirúrgicos nos casos de exposiçao de estruturas nobres, tais como osso, tendao e articulaçao.
REFERENCIAS 1. Ferreira MC, Paggiaro AO, Isaac C, Teixeira Neto N, Santos GB. Substitutos cutâneos: conceitos atuais e proposta de classificaçao. Rev Bras Cir Plast. 2011;26(4):696-702.
2. Heimbach D, Luterman A, Burke J, Cram A, Herndon D, Hunt J, et al. Artificial dermis for major burns. A multi-center randomized clinical trial. Ann Surg. 1988;208(3):313-20.
3. Stern R, McPherson M, Longaker MT. Histologic study of artificial skin used in the treatment of full-thickness thermal injury. J Burn Care Rehabil. 1990;11(1):7-13.
4. Ryan CM, Schoenfeld DA, Malloy M, Schulz JT 3rd, Sheridan RL, Tompkins RG. Use of Integra artificial skin is associated with decreased length of stay for severely injured adult burn survivors. J Burn Care Rehabil. 2002;23(5):311-7.
5. Lee LF, Porch JV, Spenler W, Garner WL. Integra in lower extremity reconstruction after burn injury. Plast Reconstr Surg. 2008;121(4):1256-62.
6. Yannas IV, Burke JF. Design of an artificial skin. I. Basic design principles. J Biomed Mater Res. 1980;14(1):65-81.
7. Moiemen NS, Vlachou E, Staiano JJ, Thawy Y, Frame JD. Reconstructive surgery with Integra dermal regeneration template: histologic study, clinical evaluation, and current practice. Plast Reconstr Surg. 2006;117(7 Suppl):160S-174S.
8. Violas P, Abid A, Darodes P, Galinier P, de Gauzy JS, Cahuzac JP. Integra artificial skin in the management of severe tissue defects, including bone exposure, in injured children. J Pediatr Orthop B. 2005;14(5):381-4.
9. Molnar JA, DeFranzo AJ, Hadaegh A, Morykwas MJ, Shen P, Argenta LC. Acceleration of Integra incorporation in complex tissue defects with subatmospheric pressure. Plast Reconstr Surg. 2004;113(5):1339-46.
10. Jeschke MG, Rose C, Angele P, Füchtmeier B, Nerlich MN, Bolder U. Development of new reconstructive techniques: use of Integra in combination with fibrin glue and negative-pressure therapy for reconstruction of acute and chronic wounds. Plast Recons Surg. 2004;113(2):525-30.
11. Stiefel D, Schiestl CM, Meuli M. The positive effect of negative pressure: vacuumassisted fixation of Integra artificial skin for reconstructive surgery. J Pediatr Surg. 2009;44(3):575-80.
12. Moiemen NS, Yarrow J, Kamel D, Kearns D, Mendonca D. Topical negative pressure therapy: does it accelerate neovascularisation within the dermal regeneration template, Integra? A prospective histological in vivo study. Burns. 2010;36(6):764-8.
1. Médico Residente da Divisao de Cirurgia Plástica e Queimaduras do Hospital das Clínicas da Faculdade de Medicina da Universidade de Sao Paulo (HC-FMUSP), Sao Paulo, SP, Brasil
2. Médico Assistente da Divisao de Cirurgia Plástica do HC-FMUSP, Sao Paulo, SP, Brasil
3. Médico Residente da Divisao de Cirurgia Plástica e Queimaduras do Hospital das Clínicas da Faculdade de Medicina da Universidade de Sao Paulo (HC-FMUSP), Sao Paulo, SP, Brasil
4. Médico Assistente da Divisao de Cirurgia Plástica do HC-FMUSP, Sao Paulo, SP, Brasil
5. Professor Titular da Disciplina de Cirurgia Plástica da FMUSP, Sao Paulo, SP, Brasil
Correspondência:
Johnny Leandro Conduta Borda Aldunate
Laboratório de Investigaçao Médica (LIM 04)
Av. Dr. Arnaldo, 455 Sl. 1363
Sao Paulo, SP, Brasil. CEP: 01246-903
E-mail:
johncond88@yahoo.com.br Artigo recebido: 15/4/2013
Artigo aceito: 6/6/2013
Trabalho realizado na Disciplina de Cirurgia Plástica e Queimaduras do Hospital das Clínicas da Faculdade de Medicina da Universidade de Sao Paulo, Sao Paulo, SP, Brasil.