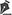RESUMO
O tratamento da microstomia é frequentemente um desafio no dia-a-dia do tratamento das sequelas de queimaduras. De maneira geral, as técnicas utilizadas sao complexas, com resultados muitas vezes insatisfatórios e com alta taxa de recidiva. O presente trabalho teve como objetivo apresentar um caso grave de microstomia em uma criança de 2 anos, que teve sua resoluçao alcançada de forma simples, prática e econômica em contrapartida aos métodos tradicionais que muitas vezes sao caros, complexos e pouco práticos.
Palavras-chave:
Microstomia. Queimaduras. Criança. Anormalidades da boca.
ABSTRACT
The microstomia treatment is still a challenge in the day by day of the burn sequelae treatment. Usually, the techniques are complex, with poor results and high incidence of recurrence. This study presents a severe case of microstomia in a 2 years old child. The solution was simple, and cheap, in comparison to the traditional surgical methods, usually expensive, complex and low acessibility in a small Center.
Keywords:
Microstomia. Burns. Child. Mouth abnormalities.
Queimaduras elétricas da boca predominam na populaçao infantil com faixa etária ao redor de 2 anos e sao lesoes de tratamento difícil e controverso, que muitas vezes incluem tratamento cirúrgico e o uso de órteses1. O presente trabalho tem como objetivo apresentar um caso grave de microstomia, que teve sua resoluçao alcançada de forma simples, prática e econômica em contrapartida aos métodos tradicionais que muitas vezes sao caros, complexos e pouco práticos.
RELATO DO CASO
Paciente K.D.S., de 2 anos, sexo feminino, vítima de queimadura elétrica em boca acometendo lábios superior, inferior e comissuras labiais foi atendida no Hospital das Clínicas da FMUSP dois meses após o trauma e após ter sido atendida em outra instituiçao. Apresentava microstomia grave, com graves repercussoes estéticas, funcionais e sistêmicas (Figura 1). Pela dificuldade de introduzir os alimentos na boca, apresentava desnutriçao e anemia. Foi submetida a ressecçao da fibrose cicatricial, com deslocamento e avanço da mucosa perioral e posterior colocaçao de órtese dinâmica externa em comissuras labiais.
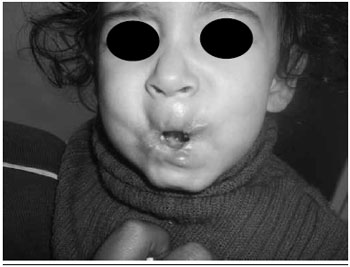
Figura 1 - Pré-operatório
Evoluiu com baixa aceitaçao do tratamento, permanecia com as maos na face sobre a órtese, com o intuito de diminuir a tensao que a órtese aplicava sobre a comissura. Foi realizado um ajuste da órtese para tentar diminuir o desconforto local, com aparente melhora.
Após dois meses de perda de seguimento, retornou sem a órtese e com perda de cerca de 70% do resultado cirúrgico alcançado. Decidiu-se intervir novamente. Neste procedimento foi realizada nova liberaçao dos tecidos cicatriciais e confecçao de retalho local de mucosa de transposiçao em "V-Y". Foi confeccionada nova órtese, mudando-se a forma de prender na cabeça e na comissura. Evoluiu com boa aceitaçao da órtese, recuperaçao ponderal e normalizaçao dos níveis de hemoglobina e melhora dos tecidos locais, menor fibrose, tecidos mais macios, oclusao oral com continência de saliva, líquidos e alimentos (Figuras 2 e 3). Até o presente momento, nao apresenta sinais de recidiva local, aos 24 meses de seguimento (Figuras 4 e 5).
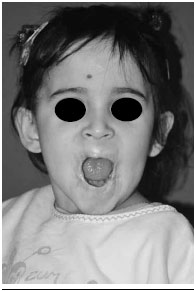
Figura 2 - Aspecto pós-operatório recente
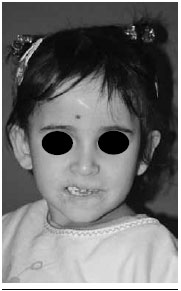
Figura 3 - Aspecto pós-operatório recente.
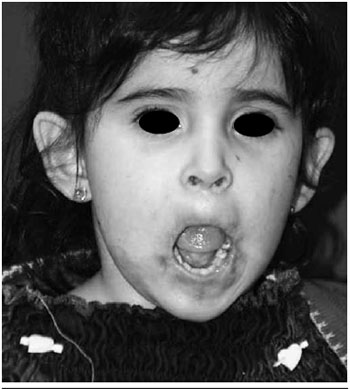
Figura 4 - Aspecto pós-operatório tardio (24 meses).

Figura 5 - Aspecto pós-operatório tardio (24 meses).
Para confeccionar a órtese no modelo proposto, foram necessários: uma malha compressiva tipo capacete, com abertura para toda a face, podendo esse formato ser modificado para cobrir eventualmente áreas queimadas na face, quatro ganchos pequenos de arame, como os utilizados para fechamento de vestuários como o sutia, elásticos e termoplástico. Primeiro o termoplástico foi moldado de forma a adquirir o formato de um gancho (um para cada lado), com as bordas e os contornos suaves, para ser posicionado na comissura sem ferir a pele ou a mucosa, e provocando o mínimo de desconforto. Na sua extremidade oposta à que fica intra-oral, deve ser adaptado um pequeno gancho ou uma passadeira metálica pequena, onde ficarao presos os elásticos. O paciente deverá usar uma malha compressiva, conforme descrito previamente, onde serao costurados, de cada lado, dois pequenos ganchos, em posiçao pré-auricular, um superior, na linha da borda superior da hélice, e um inferior, anterior ao lóbulo da orelha. Os elásticos devem ser entao presos às passadeiras e aos ganchos, e a órtese posicionada, de forma a obtermos uma açao dinâmica da mesma (Figuras 6 e 7).
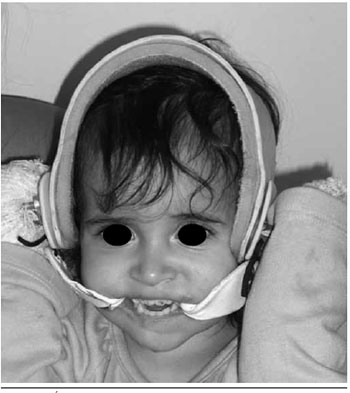
Figura 6 - Ortese e seu posicionamento.
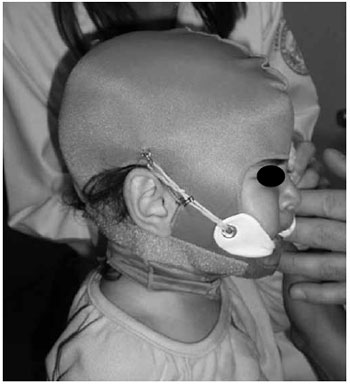
Figura 7 - Ortese e seu posicionamento.
Microstomia é uma sequela relativamente rara após queimaduras. Seu manejo permanece controverso e pode incluir desde ressecçoes simples até técnicas complexas de enxertia cutânea e retalhos, passando pelo uso de órteses orais1-4.
Existem diversos modelos de órteses disponíveis, no entanto, nenhuma foi capaz de satisfazer todos os requisitos preditores de sucesso clínico propostos por Josell et al. 1: 1) Ser simples, nao traumática e barata; 2) Facilidade de inserçao e remoçao, com mínimo desconforto ao paciente; 3) Ser confortável ao paciente; 4) Bem adaptável ao sítio de injúria; 5) Facilmente ajustável ou modelável; 6) Esteticamente satisfatório.
O modelo proposto é facilmente colocado por um adulto e dificilmente retirado pela criança e nao requer matéria prima sofisticada, podendo ser feito com materiais amplamente utilizados no tratamento de queimados (malha elástica e termoplástico). Apesar de nao haver consenso na literatura sobre qual o melhor tipo de órtese, o modelo proposto nao se mostrou inferior em termos de resultados a outros tipos de órteses mais caros e complexos4,5.
Referências 1. Josell SD, Owen D, Kreutzer LW, Goldberg NH. Extraoral management for electrical burns of the mouth. ASDC J Dent Child. 1984;51(1):47-52.
2. Al-Qattan MM, Gillett D, Thomson HG. Electrical burns to the oral commissure: does splinting obviate the need for commissuroplasty? Burns. 1996;22(7):555-6.
3. Linebaugh ML, Koka S. Oral electrical burns: etiology, histopathology, and prosthodontic treatment. J Prosthodont. 1993;2(2):136-41.
4. Colcleugh RG, Ryan JE. Splinting electrical burns of the mouth in children. Plast Reconstr Surg. 1976;58(2):239-41.
5. Silverglade D. Splinting electrical burns utilizing a fixed splint technique: a report of 48 cases. ASDC J Dent Child. 1983;50(6):455-8.
1. Assistente da Disciplina de Cirurgia Plástica e Queimaduras do HCFMUSP.
2. Assistente da Disciplina de Cirurgia Plástica e Queimaduras do HCFMUSP.
3. Residente da Disciplina de Cirurgia Plástica e Queimaduras do HCFMUSP.
4. Professor Titular da Disciplina de Cirurgia Plástica e Queimaduras do HCFMUSP.
Correspondência:
Luiz Philipe Molina Vana
Av. Dr. Enéas de Carvalho Aguiar, 255 - sala 8128
Sao Paulo, SP, Brasil - CEP 05403-000
Recebido em: 13/6/2009
Aceito em: 11/8/2009
Trabalho realizado na Disciplina de Cirurgia Plástica do Hospital das Clínicas da Faculdade de Medicina da Universidade de Sao Paulo, Sao Paulo, SP, Brasil.